Behandlung: Dupuytren Chirurgie-Techniken
Fasziektomie bei Morbus Dupuytren
Die Fasziektomie ist die klassische Operation des Morbus Dupuytren, der Dupuytren-Kontraktur. Dabei werden unterschiedliche Verfahren verwendet. Baron G. Dupuytren selbst hat zum Beispiel die Stränge, die das Strecken des Fingers blockieren, nicht entfernt, sondern nur aufgetrennt. So wird die Streckung des Fingers wieder möglich, ähnlich wie die heute verwendete, allerdings weniger invasive Nadelfasziotomie. Fortschritte in der Chirurgie, Anästhesie und Hygiene im Lauf des 20. Jahrhunderts erlauben es heute größere Teile des Gewebes zu entfernen in der Hoffnung damit ein Wiederauftreten der Krankheit zu verhindern. Diese größeren Eingriffe haben allerdings oft auch größere Nebenwirkungen zur Folge, sodass eine Reihe von Operationstechniken entwickelt wurden mit dem Ziel einer schnelleren Rekonvaleszenz und geringerer Nebenwirkungen, bei gleichzeitig niedriger Rezidivrate. Die Techniken unterscheiden sich u. a. in der Größe des Eingriffs, z. B. wird bei der totalen Fasziektomie die Faszie der Hand vollständig entfernt um ein Wiederauftreten der Kontraktur möglichst zu vermeiden. Typischerweise ist bei größeren Eingriffen allerdings mit einer höheren Komplikationsrate zu rechnen, deshalb werden meistens Teilfasziektomien praktiziert. Varianten sind u. a. die „Open Palm“ Technik und die Dermofasziektomie.
Wegen der Vielzahl der Varianten kann unser Überblick nicht vollständig sein, sondern nur einige wesentliche Techniken kurz erläutern. Ausführlichere Diskussionen finden Sie in der Fachliteratur und z. B. auch in den im Internet veröffentlichten Doktorarbeiten von Niklas Dellmann (Dellmann_Zusammenfassung, weiter unter Dellmann_Teil1 usw.) oder von Moermans (auf Englisch).
Die unten angegebenen Wahrscheinlichkeiten für ein Rezidiv (Wiederauftreten der Krankheit an der operierten Stelle) sind nur grobe Schätzungen. Viele Veröffentlichungen geben zwar Rezidivraten an, jedoch definieren/messen sie die Rezidivrate unterschiedlich. Als Rezidiv wird zum Beispiel angesehen, wenn der Finger nochmals behandelt werden musste oder wenn sich die Situation nach der Op überhaupt verschlechtert hat oder wenn sie sich so weit verschlechtert hat, dass ein höherer Tubiana-Grad entstand. Die dabei betrachtete Zeitperiode nach der OP ist ebenfalls unterschiedlich, jedoch sehr wichtig für das Ergebnis („In general, the longer the follow-up period, the lower the percentage of good results“ Weckesser_full article – „allgemein gesagt, je länger der Betrachtungszeitraum, desto schlechter der prozentuale Anteil guter Ergebnisse“). Darüber hinaus ist oft die Zahl der untersuchten Fälle zu klein für eine gute Statistik. Schwer abzuschätzen ist auch der Einfluss des Chirurgen selbst, des Zustands des Patienten („Patients with Dupuytren contracture vary greatly in their propensity to reform contracture“ – siehe Weckesser), der sicher starke Einfluss der betroffenen Finger und Gelenke und die – selten erfasste – Ausbreitung in andere Handbereiche als Folge einer Operation.
Totale Fasziektomie
Dabei wird das befallene Gewebe großzügig entfernt, oft auch die Aponeurose der Handfläche, die gelegentlich als Quelle der Dupuytrenschen Krankheit angesehen wird (hier gehen die Meinungen in der Medizin auseinander). Wegen der höheren Gefahr des Funktionsverlustes der Hand hat dieses Verfahren in den letzten Jahrzehnten an Popularität verloren. Geschätzte Rezidivrate: 20 – 40 % nach 5 Jahren.
Partielle Fasziektomie
Derzeit wahrscheinlich die am häufigsten verwandte Technik. Das befallene Gewebe wird vollständig entfernt und manchmal auch Teile der Aponeurose. Die in der Literatur berichtete Rezidivrate variiert stark: „In an exhaustive review of the literature, McGrouther (1990) found percentages of recurrence oscillating between 2 and 63%“ (siehe Moermans, chapter 14.5). Die durchschnittliche Rezidivrate liegt nach eine Untersuchung von van Rijssen et al. bei 21 % nach 5 Jahren abstract-rijssen (Rezidiv definiert als ein Streckdefizit von mehr als 30 Grad). Es wurden aber auch schon höhere Rezidivraten bis über 40% berichtet (Schwartz et al. abstract-schwartz), wobei als Rezidiv aber bereits das Auftreten neuer Knoten im operierten Bereich angesehen wurde.
Segmentale Aponeurektomie
Um den chirurgischen Eingriff klein zu halten werden nur einzelne Teile (Segmente) des Strangs entfernt. Diese Technik wird zum Beispiel von Moermans seit vielen Jahren eingesetzt. „The basic postulate of segmental aponeurectomy is that, if we can create a permanent discontinuity in the retracted aponeurotic band without wide dissection of the fascia itself, then the retracted band from which tension has been eliminated will disappear or at least cease to act as a contracture.“ (Moermans_segmental). Die Rezidivrate wird von Moermans mit etwa 35 % angegeben und hängt stark vom befallenen Finger und Gelenk ab, ein Effekt, der in anderen Veröffentlichungen oft ignoriert wird. Moermans Definition eines Rezdivs ist sehr pessimistisch, andere Forscher würden vermutlich niedrigere Rezidivraten berichten.
Dermofasziektomie
Dermofasziektomie entfernt großzügig das befallenen Gewebe und ersetzt zusätzlich noch die darüber liegende Haut durch ein Hauttransplantat, das anderswo an Körper entnommen wird. Es ist offensichtlich, dass diese Technik ein sehr großer Eingriff, komplikationsanfälliger ist und viel Erfahrung und Sorgfalt erfordert. Die Berechtigung für diese Technik liegt in den sehr niedrigen Rezidivraten von etwa 10 % (nicht für Stränge sondern für die mehr diffuse Variante des Dupuytren’schen Krankheit). Eine Beschreibung findet sich z. B. in J. R. Armstrong et al. „Dermofasciectomy in the management of Dupuytren’s disease“ J Bone Joint Surg [Br] 82-B (2000) p 90-94 abstract_dermofasciectomy) und in einem (englischen) Vortrag von Lynn Ketchum Miami_Ketchum. Siehe auch http://www.lynndketchum.com/surgeries.htm und Moermans Chapter 15 (in Englisch). Die Hauttransplantation kann zu Hautverfärbungen führen (Bild). Eine neuere Untersuchung in England stellt ein hohes Amputationsrisiko bei Rezidiven nach Dermofaszektomie fest (O. Alser et al. Sci Rep 10, 16520 (2020) serious-complications ).
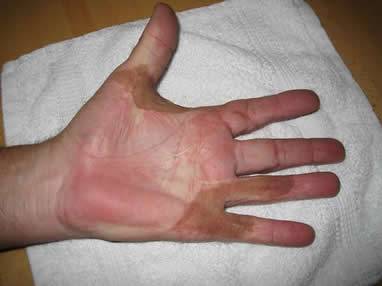
Chirurgische Fasziotomie
Hier wird der Strang, der die Streckung des Fingers verhindert, nicht entfernt, sondern lediglich durch einen Schnitt mit dem Skalpell durchtrennt. Die Wunde ist dabei sehr viel kleiner, die Narbenbildung geringer als bei einer Fasziektomie, bei der das erkrankte Gewebe großflächiger und möglichst vollständig entfernt wird. Die Fasziotomie wurde bereits von Dupuytren selbst angewandt. Inzwischen wird sie nur in Sonderfällen eingesetzt, weil man befürchtet, dass die Krankheit schneller wiederkehrt als bei einer Fasziektomie. Eine vergleichende Studie beider Methoden ist uns nicht bekannt.
Knotenexzision
Wenn man den Dupuytren-Knoten als Ausgangspunkt der Krankheit sieht, scheint es naheliegend den Knoten chirurgisch zu entfernen bevor es zu einer Kontraktur kommt. Dies wurde in den 50er Jahren des vorigen Jahrhunderts von Vernon Luck in seiner grundlegenden Veröffentlichung angeregt Luck_full_text . Heute wird dies aber nur noch in Ausnahmefällen gemacht, z. B. wenn der Knoten sehr schmerzhaft ist, weil die Operation zu agressiverem Verlauf der Krankheit führen kann.
Beispiele für modifizierte OP-Technik oder begleitende Medikation
Der erreichte Bewegungsumfang können u. U. durch begleitende Maßnahmen bei der OP verlängert werden. Zwei Beispiele:
1) Verbesserung des Operationsergebnis durch eine zusätzliche Zelluloseimmplantation (Degreef I, Tejpar S, De Smet L. „Improved postoperative outcome of segmental fasciectomy in Dupuytren disease by insertion of an absorbable cellulose implant“ J Plast Recon Surg Han Surg 25 (2011) 157-164 abstract.
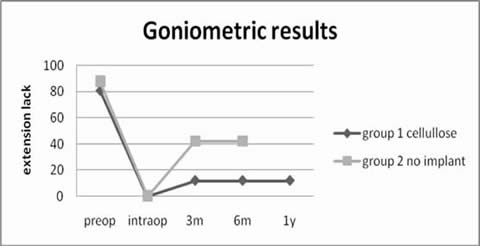
Die Gruppe von Patienten mit einem Zelluloseimplantat hat ein deutlich besseres Op-Ergebnis als die Kontrollgruppe. Operiert wurden Risikopatienten, die Operationstechnik war die oben beschriebene segmentielle Aponeurektomie.
2) Durch begleitende Einnahme des in der Brustkrebsbehandlung eingesetzten Tamoxifen konnte das Ergebnis der Operation deutlich verbessert werden:
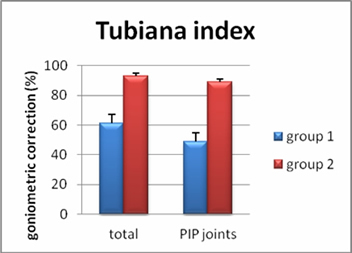
Um die Rezidivraten zu vergleichen soll die Studie noch fortgeführt werden. Nach Ilse Degreef et al. „Highly dosed Tamoxifen in therapy-resisting Dupuytren’s Disease“ in C. Eaton et al. (Eds.) „Dupuytren’s Disease and Related Hyperproliferative Disorders“, Springer, Heidelberg 2012, p 379-386.
Nachbehandlung, Nachtschiene
Unmittelbar nach der Operation ist die Hand bandagiert. Nach ein paar Tagen kann man dann, unter Anleitung eines Physiotherapeuten, mit vorsichtigen Übungen beginnen und die Finger wieder flexibel machen. Nach Entfernen des Verbands wird oft das Anlegen einer Nachtschiene empfohlen. Die Zeit, in der die Nachtschiene getragen wird, variiert sehr, manche Patienten tragen sie bis zu 6 Monaten (siehe auch Nachtschiene).

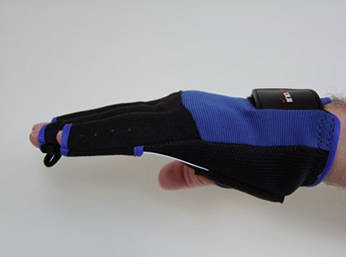
Abschließend müssen wir noch darauf hinweisen, dass das Tragen einer Nachtschiene zwar i.a. empfohlen wird, insbesondere nach PNF und Kollagenaseinjektion, dass aber der Nutzen der Nachtschiene in Studien noch nicht eindeutig nachgewiesen werden konnte, siehe z. B. C. Jerosch-Herold et al „Night-time splinting after fasciectomy or dermo-fasciectomy for Dupuytren’s contracture: a pragmatic, multi-centre, randomised controlled trial“ BMC Musculoskeletal Disorders 2011, 12:136 abstract. Die Autoren finden keinen Hinweis für einen Nutzen der Nachtschiene nach einer klassischen Hand-OP (Fasziektomie), weisen aber darauf hin, dass das nach einer PNF anders sein könnnte. Dagegen berichtet eine andere Arbeit von einem positiven Effekt der Nachtschienung, auch ohne vorheriger Operation: C. Ball and J. Nanchahal „The Use of Splinting as a Non-Surgical Treatment for Dupuytren’s Disease: a Pilot Study“ Hand Therapy 7 (2002) p 76-78 abstract. Ein Nachteil dieser Veröffentlichung ist die extrem kleine Zahl von 6 Patienten.
Weitere Informationen zu Handschienen finden Sie auf unserer Seite https://www.dupuytren-online.de/dupuytren-schiene/.
Aktualisiert am 10.12.2023

